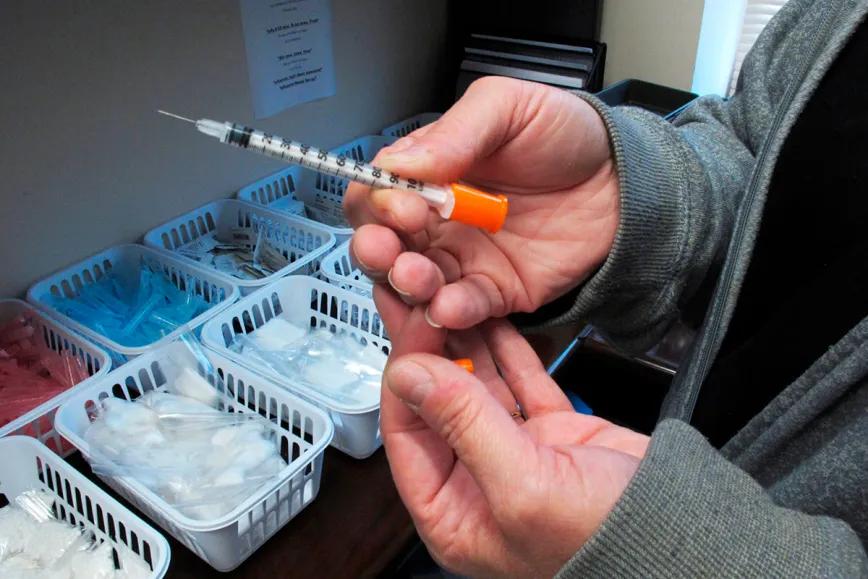
La mayoría de la evidencia previa se apoyó en población general y arrojó resultados mixtos. Aquí el recorte es distinto y se concentra en un grupo expuesto a mercados de opioides cada vez más impredecibles y a barreras persistentes para acceder a cuidados, tratamiento y servicios.
El equipo aplicó un diseño de adopción escalonada con modelos de diferencias en diferencias para comparar cambios en estados sin legalización, con cannabis medicinal (MCL) y con medicinal más adulto/recreativo (MCL+RCL). El análisis usó cuatro olas de la National HIV Behavioral Surveillance (2012, 2015, 2018, 2022) y midió uso diario de cannabis y de opioides no médicos.
El hallazgo principal aparece en los estados con MCL+RCL. Allí, la probabilidad de uso diario de opioides no médicos fue entre 9 y 11 puntos porcentuales menor que en estados con solo MCL. La lectura prudente es asociativa –no prueba causalidad por sí sola–, pero sugiere que ampliar el acceso legal al cannabis puede estar ligado a una menor intensidad de consumo cotidiano de opioides en una población donde bajar frecuencia o dosis suele implicar lidiar con abstinencia, dolor y riesgos acumulados.
El estudio también demuestra que, en el tránsito de “sin legalización” a “solo medicinal”, el uso diario de cannabis subió del 15% al 20% entre participantes blancos no latinos. Esa asimetría apunta a un punto ciego habitual y sugiere que, aun con leyes permisivas, el acceso real puede quedar filtrado por costos, burocracia sanitaria, estigma y vigilancia policial.
Con el debate federal reactivado, el estudio aporta un dato concreto para la discusión regulatoria. En cuatro mediciones entre 2012 y 2022 y, comparando 13 estados, la legalización con acceso adulto/recreativo se asoció con menos uso diario de opioides no médicos entre personas que se inyectan drogas. Por eso, si el cannabis va a integrarse como herramienta de reducción de daños, el efecto dependerá del acceso real y las medidas para corregir desigualdades de entrada al sistema.